Демиелинизирующие болезни центральной нервной системы (G35-G37)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Демиелинизирующее заболевание
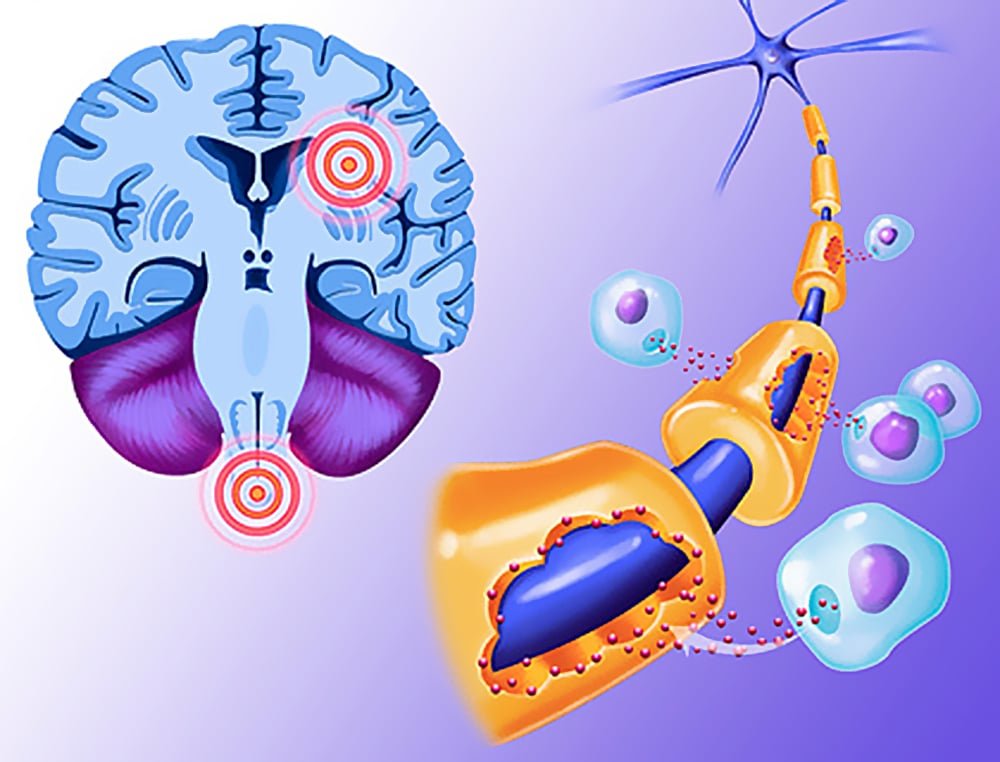
Демиелинизирующее заболевание представляет собой патологический процесс разрушения миелиновой оболочки, при котором поражаются нейроны головного и спинного мозга. При этом ухудшается проводимость импульсов в нервной системе. Болезнь характеризуется уничтожением миелина мозга. Это опасное состояние влияет на функционирование всего организма. Заболевание встречается с одинаковой частотой как у взрослых, так и детей. Современная медицина не обладает средствами для полного излечения от этого заболевания. Его можно лишь ослабить и замедлить течение.
Демиелинизация
Демиелинизирующее заболевание головного мозга по МКБ-10 имеет коды G35, G36 и G77. Процесс, вызванный поражением нервной ткани, негативно сказывается на функционировании всего организма в целом. Определенные нервные окончания покрыты миелиновой оболочкой, которая выполняет в организме важные функции. Например, миелин обеспечивает быструю передачу электрических импульсов и соответственно при нарушении этого процесса страдает вся система. Миелин состоит из липидов и белковых соединений в пропорции 70/30.
Мнение эксперта
Автор: Дарья Олеговна Громова
Наиболее распространенное демиелинизирующее заболевание головного мозга – рассеянный склероз. Симптомы его очень разнообразны, поэтому пациент редко сразу приходит к неврологу. Снижение зрения, онемение конечностей, проблемы с моторикой – разные врачи дают разные рекомендации, хотя достаточно просто отправить пациента на МРТ и лабораторные исследования, которые подтвердят опасения или исключат заболевания мозга.
Демиелинизирующее заболевание — это не только рассеянный склероз, это еще и оптиконевромиелит и острый диссеминированный энцефаломиелит. Эти болезни не лечатся, но развитие их можно замедлить. В целом медики дают благоприятный прогноз при лечении этих патологий. Диагноз «рассеянный склероз» сейчас ставят чаще, но само заболевание протекает легче, чем 30-40 лет назад.
Благодаря современным методам терапии и исследований доброкачественное течение наблюдается примерно в половине случаев — больные полностью сохраняют трудоспособность, заводят семьи, рожают детей. Есть некоторые ограничения, например, запрещено посещение бань и саун, длительное нахождение на солнце, но в остальном образ жизни сохраняется, никаких специальных диет не нужно.
Механизмы развития
Нервная система состоит из центрального и периферического отделов. Механизм регуляции между ними работает следующим образом: импульсы от рецепторов периферической системы передаются в нервные центры спинного мозга, а оттуда в головной мозг. Расстройство этого сложного механизма становится причиной демиелинизации.
Нервные волокна покрыты миелиновой оболочкой. В результате рассматриваемого патологического процесса эта оболочка разрушается и на ее месте формируется фиброзная ткань. Она в свою очередь не может проводить нервные импульсы. В условии отсутствия нервных импульсов нарушается работа всех органов, поскольку мозг не может отдавать команды.
Причины
Демиелинизирующие заболевания головного мозга характеризуются поражением периферической и центральной нервной системы. Они чаще всего возникают на фоне генетической предрасположенности. Случается и так, что сочетание определенных генов провоцирует нарушения в функционировании иммунной системы. Выделяются и иные причины возникновения демиелинизирующих заболеваний:
Наиболее подверженной этой патологии считается европеоидная раса, особенно те ее представители, которые проживают в северных географических широтах. Такой тип заболевания может провоцироваться травмой головы или позвоночника, депрессией, вредными привычками. Некоторые типы вакцин также могут стать пусковым механизмом для начала развития таких патологий. Это относятся к прививкам против кори, оспы, дифтерии, гриппа, коклюша, гепатита В.
Классификация
Демиелинизирующее заболевание нервной системы классифицируется на различные типы, в основе которых лежит разрушение миелиновой оболочки. В связи с этим рассматриваемая патология подразделяется соответствующим образом на рассеянный склероз, болезнь Марбурга, болезнь Девика, прогрессирующую мультифокальную лейкоэнцефалопатию и синдром Гийена-Барре.
Рассеянный склероз
Рассеянный склероз характеризуется как тяжелое хроническое и дезиммуно- нейродегенеративное заболевание ЦНС, склонное к прогрессированию. В большинстве случаев заболевание встречается в молодом возрасте и почти всегда приводит к инвалидности. Этому демиелинизирующему заболеванию ЦНС по МКБ-10 присвоен код G35.
В настоящее время причины развития рассеянного склероза до конца не изучены. Большинство ученых склоняются к мультифакторной теории развития этого заболевания, когда сочетается генетическая предрасположенность и внешние факторы. К числу последних относятся:
Не всегда прослеживается взаимосвязь симптоматики рассеянного склероза со стадией заболевания. Патология может иметь волнообразное течение. Обострения и ремиссии могут повторяться с различным интервалом. Особенностью рассеянного склероза является то, что каждое новое обострение имеет более тяжелое течение по сравнению с предыдущим.
Прогрессирование рассеянного склероза характеризуется развитием следующей симптоматики:
Выделяют также вторичные симптомы рассеянного склероза. Они подразумевают осложнения болезни. Очаги демиелинизации в головном мозге определяются с помощью магнитно-резонансной томографии, в том числе с введением контрастного вещества.
Лечение рассеянного склероза осуществляется с помощью таких методов, как:
В период ремиссии пациентам показано санаторно-курортное лечение, массаж, лечебная физкультура. При этом должны быть исключены все тепловые процедуры. Для облегчения симптомов заболевания назначаются препараты: снижающие мышечный тонус, устраняющие тремор, нормализующие мочеиспускание, стабилизирующие эмоциональный фон, противосудорожные средства.
Рассеянный склероз относится к категории неизлечимых заболеваний. Поэтому указанные методы лечения направлены на уменьшение проявлений и улучшение качества жизни больного. Длительность жизни больных с таким заболеванием зависит от характера течения патологии.
Болезнь Марбурга
Геморрагическая лихорадка или болезнь Марбурга представляет собой острую инфекционную патологию, вызванную марбургским вирусом. Он проникает в организм через поврежденную кожу и слизистую оболочку глаз и полости рта.
Инфицирование происходит воздушно-капельным и половым путем. Кроме того, заразиться можно через кровь и другие выделения больного. После того как человек переболеет этим заболеванием, у него формируется стойкий и длительный иммунитет. Повторное заражение в практике не встречалось. У переболевшего геморрагической лихорадкой Марбурга наблюдается образование некрозов и очагов кровоизлияний в печени, миокарде, легких, надпочечниках, почках, селезенке и других органах.
Симптоматика заболевания зависит от стадии патологического процесса. Инкубационный период длится от 2 до 16 дней. Болезнь имеет острое начало и характеризуется повышением температуры тела до высоких показателей. Наряду с температурой может появиться озноб. Нарастают признаки интоксикации, такие как разбитость, головная боль, боль в мышцах и суставах, интоксикация и обезвоживание. Через 2-3 дня после этого присоединяются расстройство функционирования ЖКТ и геморрагический синдром. В области груди появляется колющая боль, которая усиливается во время дыхания. Кроме того, у больного может появиться сухой кашель и загрудинные колющие боли. Боль может перейти на область горла. Слизистая оболочка глотки сильно краснеет. Почти у всех больных наблюдался понос, который длился почти 7 дней. Характерным признаком этого заболевания является появление сыпи на туловище по подобию кори.
Все симптомы усиливаются к концу первой недели. Также могут наблюдаться кровотечения, из носа, желудочно-кишечного тракта, половых путей. К началу 2 недели все признаки интоксикации достигает своего максимума. При этом возможны судороги и потеря сознания. По анализу крови происходят специфические изменения: тромбоцитопения, пойкилоцитоз, анизоцитоз, зернистость эритроцитов.
При подозрении у человека болезни Марбурга он экстренно госпитализируется в инфекционное отделение и должен находиться в изолированном боксе. Период выздоровления может затянуться до 21-28 дней.
Болезнь Девика
Оптикомиелит или болезнь Девика по хронической картине похож на рассеянный склероз. Это аутоиммунное заболевание, причины возникновения которого до сих пор не выяснены. В качестве одной из причин его развития отмечается увеличение проницаемости барьера между мозговой оболочкой и сосудом.
Некоторые аутоиммунные заболевания способны спровоцировать прогресс болезни Девика:
Болезнь имеет специфическую симптоматику. Клинические проявления обусловлены нарушением проводящих импульсов. Кроме того, поражается зрительный нерв и ткань спинного мозга. В большинстве случаев болезнь заявляет о себе нарушением зрения:
При прогрессировании заболевания и отсутствии адекватного лечения больной рискует полностью потерять зрение. В некоторых случаях возможен регресс симптоматики с частичным восстановлением функций глаз. Иногда случается так, что миелит предшествует невриту.
Оптиконевромиелит имеет два варианта течения: поступательное нарастание симптоматики с одновременным поражением ЦНС. В редких случаях встречается монофазное течение болезни. Оно характеризуется устойчивым прогрессом и усугублением симптоматики. В этом случае повышен риск летального исхода. При правильно подобранном лечении патологический процесс замедляется, но при этом полное выздоровление не гарантируется.
Второй вариант, наиболее распространенный, характеризуется поочередной сменой ремиссии и обострения и обозначается понятием «рецидивирующее течение». Также сопровождается зрительными нарушениями и расстройством функции спинного мозга. В период ремиссии человек ощущает себя здоровым.
Для выявления болезни Девика проводится комплекс мероприятий. Помимо стандартных диагностических процедур проводится люмбальная пункция с анализом ликвора, офтальмоскопия и МРТ позвоночника и головного мозга.
Лечение болезни Девика длительное и непростое. Главной задачей становится замедление прогрессирования заболевания и улучшение качества жизни больного. В рамках медикаментозной терапии применяются глюкокортикостероиды миорелаксанты, антидепрессанты, обезболивающие средства центрального действия. При тяжелом течении болезни пациент может столкнуться с такими осложнениями, как паралич ног, слепота или стойкое нарушение функций органов таза. При своевременном и правильном лечении гарантируется полное выздоровление.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Люди с иммунным дефицитом могут столкнуться с прогрессирующей многоочаговой мультифокальной лейкоэнцефалопатией. Это инфекционное заболевание, спровоцированное проникновением в организм вируса JC, относящегося к семейству Полиомавирусов. Особенностью патологии является то, что происходит несимметричное и многоочаговое поражение головного мозга. Вирусом поражаются оболочки нервных окончаний, состоящие из миелина. Поэтому данное заболевание принадлежит к группе демиелинизирующих патологий.
Почти 85% пациентов с таким диагнозом являются больными СПИДом или ВИЧ инфицированными. В группу риска входят пациенты со злокачественными опухолями.
Основные симптомы заболевания:
Синдром Гийена-Барре
Острое воспалительное заболевание, характеризующееся «демиелинизирующей полирадикулоневропатией». В ее основе лежат аутоиммунные процессы. Болезнь проявляется сенсорными расстройствами, мышечной слабостью и болью. Для нее характерны гипотония и расстройство сухожильных рефлексов. Также может наблюдаться дыхательная недостаточность.
Все пациенты с таким диагнозом должны госпитализироваться в отделение интенсивной терапии. Поскольку существует риск развития дыхательной недостаточности и может потребоваться подключение к ИВЛ, в отделении должна быть реанимация. Также пациентам необходим должный уход с профилактикой пролежней и тромбоэмболии. Также необходимо купировать аутоиммунный процесс. С этой целью применяется плазмаферез и пульс-терапия иммуноглобулинами. Полное восстановление пациентов с таким диагнозом следует ожидать в течение 6-12 месяцев. Летальные исходы происходят из-за пневмонии, дыхательной недостаточности и тромбоэмболии легочной артерии.
Симптомы
Демиелинизация всегда проявляется неврологическим дефицитом. Этот признак свидетельствует о начале процесса разрушения миелина. В него вовлекается и иммунная система. Атрофируются ткани мозга — спинного и головного, а также наблюдается расширение желудочков.
Проявления демиелинизации находятся в зависимости от вида заболевания, причинных факторов и локализации очага. Симптоматика может отсутствовать, когда поражение мозгового вещества незначительное, до 20%. Это обусловлено компенсаторной функцией: здоровые ткани мозга выполняют задачи пораженных очагов. Неврологическая симптоматика проявляется редко — только при повреждении более 50% нервной ткани.
В качестве общих признаков демиелинизирующих заболеваний головного мозга отмечаются следующие:
Нейропсихологические нарушения, характерные для рассматриваемой патологии, вызваны ухудшением памяти и снижением мыслительной деятельности, а также изменениями поведения и личностных качеств. Это проявляется развитием неврозов, депрессии, слабоумием органического генеза, эмоциональными перепадами, выраженной слабостью и снижением работоспособности.
Диагностика
Ранняя стадия течения патологии с отсутствием характерной симптоматики случайно обнаруживается во время диагностического обследования по другому поводу. Для подтверждения диагноза проводится нейровизуализация, а также невролог определяет степень нарушения проводящей функции мозга. Основным методом диагностики является магнитно-резонансная томография. На снимках можно отчетливо увидеть участки пораженной ткани. Если сделать ангиографию, то можно определить степень повреждения сосудов.
Лечение
Демиелинизирующее заболевание ЦНС относится к категории неизлечимых. Терапевтические меры направлены на улучшение качества жизни пациента и устранение симптоматики. Для проведения симптоматической терапии назначают:
Прогноз
Прогноз относительно жизни больного напрямую зависит от характера течения заболевания, вида патологии и объема пораженной мозговой ткани. Если заболевание было диагностировано на ранней стадии и начато адекватное лечение, то прогноз относительно жизни благоприятный. Тем не менее невозможно полностью излечить болезнь. Она может привести к инвалидности или окончиться летальным исходом.
Рассеянный склероз
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «5» декабря 2018 года
Протокол №48
Рассеянный склероз – прогрессирующее аутоиммунно-воспалительное, демиелинизирующее заболевание центральной нервной системы с постепенным нарастанием процессов нейродегенерации, приводящих к множественному очаговому поражению и характеризующееся активным течением заболевания, с глубокими нарушениями, влияющими на дееспособность и качество жизни пациента и являющаяся самой частой причиной нетравматической неврологической инвалидизации у молодых лиц [1,2].
ВВОДНАЯ ЧАСТЬ
Дата разработки/пересмотра: 2015 год (пересмотр 2018 год)
Сокращения, используемые в протоколе:
| EDSS | – | Expanded Disability Status Scale – шкала инвалидизации |
| АД | – | артериальное давление |
| АЛТ | – | аланинаминотрансфераза |
| ВИЧ | – | вирус иммунодефицита человека |
| ВП | – | вызванные потенциалы |
| ВПРС | – | вторично-прогрессирующий рассеянный склероз |
| ГА | – | глатирамера ацетат |
| ИФН | – | интерфероны |
| КВ | – | контрастное вещество |
| КИС | – | клинически изолированный синдром |
| КФК | – | креатинфосфокиназы |
| ЛС | – | лекарственное средство |
| МРТ | – | магнитно-резонансная томография |
| НПР | – | нежелательные побочные реакции |
| ПИТРС | – | препараты, изменяющие течение рассеянного склероза |
| ПМЛ | – | прогрессирующая многоочаговая лейкоэнцефалопатия |
| ППРС | – | первично-прогрессирующий рассеянный склероз |
| РИС | – | радиологически изолированный синдром |
| РПРС | – | ремиттирующе-прогрессирующий рассеянный склероз |
| РРС | – | ремиттирующий (ремиттирующе-рецидивирующий) рассеянный склероз |
| РС | – | рассеянный склероз |
| СГПТ | – | сывороточная глутамат-пируват-трансаминаза |
| СД | – | сахарный диабет |
| СМЖ | – | спинномозговая жидкость |
| ФВ | – | фракция выброса |
| ХСН | – | хроническая сердечная недостаточность |
| ЦНС | – | центральная нервная система |
Пользователи протокола: неврологи, нейрорадиологи, терапевты, врачи общей практики, клинические фармакологи.
Категория пациентов: взрослые, беременные женщины.
Шкала уровня доказательности:
Соотношение между степенью убедительности доказательств и видом научных исследований:
| Класс (уровни) доказательности | Виды научных исследований |
| I (A) | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| II (B) | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| III (C) | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| IV (D) | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация:
По фенотипическим характеристикам течения (Lublinetal, 2014 г.):
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Клинические диагностические критерии
Жалобы и анамнез (УД – II(В))
Диагностика РС основывается на клинических характеристиках проявления патологического процесса в ЦНС, при этом характерным является симптом клинической диссоциации между субъективным состоянием и объективными данными.
Поражение мозжечка и его путей: жалобы на головокружение, шаткость при ходьбе, нарушение речи, статическая и динамическая мозжечковая атаксия, неустойчивость при ходьбе, дисметрия и промахивание в координаторных пробах, мегалография, асинергии, интенционное дрожание, мозжечковая дизартрия (скандированная речь).
Поражение ствола головного мозга: межъядерная офтальмоплегия, (диплопия при межъядерной офтальмоплегии может быть вызвана бляшкой в медиальном продольном пучке. Обнаружение межъядерной офтальмоплегии является очень важным симптомом, т. к. она очень редко бывает при других заболеваниях кроме РС), нистагм (центральный), парез отводящего нерва, прозогипестезия,
менее характерны: снижение слуха, невралгия тройничного нерва, центральный или периферический парез лицевого нерва.
Чувствительные нарушения: жалобы на ощущение онемения, ползания мурашек (парестезии) в конечностях, туловище, лице, утрата чувствительности по
проводниковому типу, часто наблюдается симптом Лермитта (ощущение при сгибании шеи прохождения электрических разрядов вниз по позвоночнику), который, однако, не является патогномоничным. Тригеминальная невралгия встречается в ≈2% случаев, чаще она носит двусторонний характер и наблюдается у более молодых пациентов, чем в обшей популяции. Менее характерны: полный поперечный миелит, сегментарные нарушения чувствительности, радикулопатии, сенситивная атаксия.
Нарушение функций тазовых органов: жалобы на императивные позывы при мочеиспускании, неудержание мочи, задержки мочеиспускания; менее характерны недержание кала.
Физикальное обследование (УД – I (A))
В настоящее время во всем мире используется шкала для клинической объективной оценки РС, составленная Куртцке (J. Kurtzke), так называемая шкала функциональных систем (FSS), включающая в себя 7 групп симптомов, характеризующаяся разными степенями нарушений, измеряемая в баллах (таблица 1) и расширенная шкала тяжести состояния больных (EDSS, Expanded Disability Status Scale), (таблица 2), а также необходимо сочетать с международными критериями МакДональда (редакция 2017года, редакция 2010 года) в основе которых лежит доказательство диссоциации патологических очагов в веществе мозга во времени и пространстве (по данным клиники и/или МРТ и ВП) таблица 3.
Таблица 1. FSS —шкала функциональных систем по Куртцке (J. Kurtzke)
| Группа симптомов | Классификация в зависимости от степени нарушения функций (баллы) |
| Поражения зрительного нерва | 1.Скотома, острота зрения лучше, чем 0,6 2.Худший глаз со скотомой с максимальной остротой зрения от 0,6 до 0,4 3. Худший глаз с большой скотомой или умеренное сужение полей зрения, но при максимальной остроте зрения от 0,4 до 0,2 4. Худший глаз со значительным сужением полей зрения и максимальной остротой зрения от 0,2 до 0,1 или симптомы из раздела 3 плюс максимальная острота зрения лучшего глаза 0,4 или меньше. 5. Худший глаз с максимальной остротой зрения ниже 0,1, или симптомы из раздела 4 плюс острота зрения лучшего глаза 0,4 и меньше 6. Симптомы из раздела 5 плюс острота зрения лучшего глаза 0,4 и меньше |
| Нарушения черепных нервов (кроме II пары) | 1. Симптомы без нарушения функций. 2.Умеренно выраженный нистагм или другие незначительные нарушения. 3. Выраженный нистагм, отчётливые симптомы вовлечения глазодвигательных или лицевого нервов, умеренные симптомы поражения других черепных нервов. 4.Выраженная дизартрия или другие выраженные нарушения. 5. Невозможность глотать или говорить. |
| Симптомы поражения пирамидного пути | 1. Патологические пирамидные рефлексы без снижения силы. 2.Незначительное снижение мышечной силы. 3.Незначительный или умеренный геми- или парапарез (слабость, но расцениваемая как повышенная утомляемость при сохранении основных функций после небольшого отдыха), тяжелый монопарез (значительная утрата функции). 4.Отчётливый геми- или парапарез (с нарушением функции), умеренный тетрапарез (функция значительно восстанавливается после короткого отдыха). 5. Параплегия, гемиплегия или отчётливый тетрапарез. 6. Тетраплегия. |
| Нарушения координации | 1.Неврологические симптомы без нарушения функции. 2.Незначительная атаксия (функции практически не страдают, но интенционный тремор или мимопопадание отчётливо выявляются в пробах). 3. Умеренная атаксия туловища или конечностей (тремор и дисметрия затрудняют движения). 4. Выраженная атаксия во всех конечностях (выполнение направленных движений сильно затруднено). 5. Невозможность выполнения направленных движений из-за атаксии. |
| Нарушения чувствительности | 1.Снижение вибрационной и мышечно-суставной чувствительности на одной-двух конечностях. 2.Некоторое снижение тактильной, болевой чувствительности или чувства давления и/или умеренное снижение вибрационной чувствительности на одной или двух конечностях, или только снижение мышечно-суставного чувства на трех или четырёх конечностях. 3.Отчётливое снижение тактильной, болевой чувствительности или чувства давления и/или потеря вибрационной чувствительности на одной или двух конечностях или незначительное снижение тактильной, болевой и/или умеренное снижение всей проприоцептивной чувствительности на трех или четырёх конечностях 4.Значительное снижение тактильной, болевой чувствительности или потеря проприоцептивной (или в комбинации) на одной или двух конечностях, или умеренное снижение тактильной, болевой чувствительности и/или выраженные нарушения проприоцепции на более чем на двух конечностях 5. Потеря чувствительности на одной или двух конечностях, или умеренное снижение тактильной или болевой и/или потеря проприоцепции на всем теле ниже головы 6. Потеря всех видов чувствительности ниже головы |
| Нарушения функций тазовых органов | 1.Незначительные нарушения мочеиспускания (императивные позывы или задержки). 2. Умеренно выраженные задержки, императивные позывы, запоры или редкие эпизоды недержания. 3.Частые эпизоды недержания мочи. 4. Необходимость в постоянной катетеризации и постоянных дополнительных мероприятий для эвакуации кишечника. 5.Полное недержание мочи. 6. Полное недержание мочи и кала. |
| Изменения интеллекта | 1.Снижение памяти (не влияет на работоспособность). 2.Незначительное снижение интеллекта. 3.Умеренное снижение интеллекта. 4.Заметное снижение интеллекта. 5.Деменция. |
Оценка EDSS проводится по возможности самостоятельного передвижения пациента на различные расстояния. Балл EDSS не может быть ниже любой функциональной системы за исключением зрения и тазовых функций.
Таблица 2. Шкалы EDSS и DSS
| Баллы | Расширенная шкала EDSS |
| 1 | 1.0 — нет нарушений 1.5 — нет нарушений |
| 2 | 2.0 — амбулаторный больной 2.5 — амбулаторный больной |
| 3 | 3.0 — умеренные нарушения 3.5 — умеренные нарушения, амбулаторный больной |
| 4 | 4.0 — как в DSS, больной себя обслуживает, может пройти без помощи и отдыха 500 м 4.5 — требуется минимальная помощь, может работать полный день, пройти без помощи и отдыха 300 м |
| 5 | 5.0 — может пройти без помощи и отдыха 200 м, неполный рабочий день 5.5 — может пройти без помощи и отдыха 100 м, неполный рабочий день |
| 6 | 6.0 — односторонняя поддержка при ходьбе на расстояние 100 м 6.5 — постоянная поддержка с 2-х сторон для ходьбы на 20 м без отдыха |
| 7 | 7.0 – может передвигаться в кресле-коляске весь день 7.5 – необходима помощь при передвижении в кресле-коляске, не может быть в ней весь день 8.0 – как в DSS |
| 8 | 8.5 — эффективно использует руки, но трудности в самообслуживании |
| 9 | 9.0 — прикован к постели. возможно общение и еда 9.5 — беспомощен, не может говорить, есть, глотать |
Балльная система оценки неврологических функций дает возможность определить биосоциальный потенциал больного с РС, степень выраженности обострений и прогрессирования болезни, степень инвалидизации, а также для дальнейшего правильного подбора иммуномодулирующей терапии.
Таблица 3. МРТ-критерии МакДональда
Лабораторные исследования (УД – II (B))
Основные
МРТ диагностика (УД– IA):
В настоящее время применяется протокол МРТ головного и спинного мозга при рассеянном склерозе, представленный в таблицах 4 и 5 [10]:
Таблица 4. Протокол МРТ – исследования головного мозга
| Первичное МРТ-исследование | Повторное МРТ-исследование | ||
| Обязательные последовательности | Необязательные последовательности | Обязательные последовательности | Необязательные последовательности |
| 1. Т2-FLAIR и/или Т2/PD в аксиальной плоскости | 1. 2D или 3D Т1 без КВ | 1. Т2-FLAIR и/или Т2/PD в аксиальной плоскости | 1. 2D или 3D Т1 без КВ |
| 2. 2D или 3D Т2-FLAIR в сагиттальной плоскости | 2. 2D и/или 3D DIR | 2. 2D или 3D Т1 с введением КВ | 2. 2D и/или 3D DIR |
| 3. 2D или 3D Т1 с введением КВ | 3. ДВИ в аксиальной плоскости | 3. ДВИ в аксиальной плоскости | |
| Саггитальные изображения | Аксиальные изображения | ||
| Обязательные последовательности | Необязательные последовательности | Обязательные последовательности | Необязательные последовательности |
| 1. Т2 и PD в импульсной последовательности быстрое «спиновое эхо» | 1. PSIR (как альтернатива STIR на шейном уровне) | 1. 2D и/или 3D Т2 в импульсной последовательности быстрое «спиновое эхо» | |
| 2. STIR (как альтернатива PD) | 2. Т1 в импульсной последовательности «спиновое эхо» с введением КВ (если в режиме Т2 выявлены очаги) | ||
| 3. Т1 в импульсной последовательности «спиновое эхо» с введением КВ (если в режиме Т2 выявлены очаги) | |||
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [15,16]
Таблица 6. Дифференциальная диагностика рассеянного склероза
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Алемтузумаб (Alemtuzumab) |
| Амитриптилин (Amitriptyline) |
| Баклофен (Baclofen) |
| Бетагистин (Betahistine) |
| Венлафаксин (Venlafaxine) |
| Габапентин (Gabapentin) |
| Гидроксизин (Hydroxyzine) |
| Глатирамера ацетат (Glatiramer acetate) |
| Дексаметазон (Dexamethasone) |
| Диазепам (Diazepam) |
| Диметилфумарат (Dimethyl fumarate) |
| Зопиклон (Zopiclone) |
| Имипрамин (Imipramine) |
| Интерферон бета-1a (Interferon beta-1a) |
| Интерферон бета-1b (Interferon beta-1b) |
| Карбамазепин (Carbamazepine) |
| Кладрибин (Cladribine) |
| Метилпреднизолон (Methylprednisolone) |
| Митоксантрон (Mitoxantrone) |
| Натализумаб (Natalizumab) |
| Нитразепам (Nitrazepam) |
| Прегабалин (Pregabalin) |
| Преднизолон (Prednisolone) |
| Пэгинтерферон бета-1а (Peginterferon beta-1a) |
| Тизанидин (Tizanidine) |
| Толперизон (Tolperisone) |
| Тофизопам (Tofisopam) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Превентивная терапия РС направлена на профилактику обострений с помощью современных препаратов, изменяющих течение рассеянного склероза в виде пролонгированной модифицированной терапии. ПИТРС условно разделяются на 2 группы: ПИТРС «первой линии» и ПИТРС «второй линии». Препараты «первой линии» назначаются сразу после окончательной верификации диагноза рассеянного склероза ремитирующего течения при отсутствии противопоказаний, представленные в таблице 8.
Таблица 7. Перечень основных лекарственных средств ПИТРС «первой линии» терапии РС.
На фоне терапии:
— в первые 6 месяцев мониторинг уровня АЛТ не реже 1 раза в месяц, впоследствии – каждые 8 недель или при наличии клинических признаков. При увеличении АЛТ в 2-3 раза контроль еженедельно:
— ОАК, измерение АД
— исключить вакцинации
Таблица 9. Перечень основных лекарственных средств ПИТРС «второй линии» терапии РС.
| Лекарственная группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Моноклональное антитело, обладающее противоопухолевым и иммуносупрессивным действием. | Натализумаб | Парентерально, внутривенно капельно по 300 мг 1 раз в месяц | I (А) |
| Иммуносупрессивное средство, противоопухолевое средство, антиметаболит | Митоксантрон | Парентерально, внутривенно капельно 12 мг/м2 (часто используется дозировка 20мг) в/в каждые 3 месяца в первый год терапии и 5 мг/м2 в/в каждые 3 месяца в последующие годы ИЛИ 12 мг/м2 в/в раз в месяц 6 месяцев ИЛИ 12 мг/м2 в/в 1 раз в 6 месяцев. Премедикация 1000 мг метилпреднизолона в/в капельно. | III (C) |
| Иммуносупрессивное средство | Финголимод | 0,5 мг один раз в день перорально | I (А) |
| Моноклональное антитело, обладающее противоопухолевым и иммуносупрессивным действием. | Алемтузумаб | 12 мг внутривенно 2 курса терапии (5 инфузий в 1-й год и 3 инфузии во 2-й год) | I (А) |
| Моноклональное антитело. Иммунодепрессант. | Окрелизумаб | 600 мг внутривенно 1 раз в 6 месяцев | I (A) |
| Противоопухолевый и иммуномодулятор. | Пэгинтерферон бета-1а | 125 мкг, вводимые подкожно каждые 2 недели (14 дней). | I (А) |
| Селективный иммуносупрессант. | Кладрибин | Перорально, таблетки по 10 мг. Рекомендуемая кумулятивная доза МАВЕНКЛАДА составляет 3,5 мг/мг массы тела на протяжении 2 лет и назначается в виде 1 курса лечения дозой 1,75 мг/кг в году. Каждый курс лечения состоит из 2 недель лечения, одна неделя – в начале первого месяца, а вторая – в начале второго месяца соответствующего года лечения. Каждая неделя лечения состоит из 4 или 5 дней, в которые пациент принимает 10 мг или 20 мг (одну или две таблетки) в виде разовой суточной дозы, в зависимости от массы тела. | I (А) |
Дальнейшее ведение: нейрореабилитация.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента: нет.
Немедикаментозное лечение: см. Амбулаторный уровень.
Медикаментозное лечение
Лечение обострений РС:
А) Гормональная терапия
Б) Плазмаферез.
В) Иммуносупрессия
Г) ВВИГ (внутривенный иммуноглобулин) высокодозный (УД – С). Применяется у беременных женщин или у детей при резистентности к кортикостериодным препаратам.
Таблица 11. Перечень основных лекарственных средств:
Хирургическое вмешательство: нет.
Дальнейшее ведение: см. Амбулаторный уровень.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения: см. Амбулаторный уровень.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
Плановая госпитализация (осуществляется по направлению неврологов поликлиники на стандартном бланке направления с необходимыми данными дополнительных обследований: флюорограмма, общие анализы крови и мочи, ЭКГ, осмотр гинеколога для женщин, микрореакция).
Показания для экстренной госпитализации:
все случаи обострения заболевания, включая пациентов с данными за многоочаговый дебют РС или КИС (при нетяжелых обострениях возможно ведение пациентов в условиях дневного стационара).
Осуществляется по направлению неврологов поликлиник и врача невролога кабинета рассеянного склероза.
Осуществляется по направлению неврологов поликлиник и врача невролога кабинета РС:
Очередное переосвидетельствование в МСЭ не является показанием для госпитализации в стационар!
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Жусупова Алмагуль Сейдуалиевна – доктор медицинских наук, профессор, заведующая кафедрой невропатологии с курсом психиатрии и наркологии АО «Медицинский университет Астана», врач невропатолог высшей категории.
2) Альмаханова Клара Канатовна – доктор PhD, врач кабинета РС, доцент кафедры невропатологии с курсом психиатрии и наркологии АО «Медицинский университет Астана», врач невропатолог высшей категории.
3) Нургужаев Еркен Смагулович – доктор медицинских наук, профессор кафедры нервных болезней с курсом нейрохирургии АО «Национальный медицинский университет», врач невропатолог высшей категории.
4) Меруерт Сайфуллакызы – ведущий нейрорадиолог отделения радиологии ГУ «Медицинский центр Управления Делами Президента Республики Казахстан».
5) Тулеутаева Райхан Есенжановна – кандидат медицинских наук, профессор РАЕ, заведующая кафедрой фармакологии имени д.м.н., профессора М.Н.Мусина РГП на ПХВ «Государственный медицинский университет города Семей».
6) Байгуанова Сапура Шамухановна – Председатель общественного объединения больных-инвалидов РС.
7) Касьяненко Ольга Ивановна – медицинская сестра кабинета РС, высшая категория
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Хайбуллин Талгат Нурмуханович – доктор медицинских наук, профессор кафедры неврологии и нейрофизиологии РГП на ПХВ «Государственный медицинский университет города Семей», врач невропатолог высшей категории.
2) Кайшибаева Гульназ Смагуловна – кандидат медицинских наук, директор НПЦ «Институт неврологии имени Смагула Кайшибаева», врач невропатолог высшей категории.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его вступления в действие или при наличии новых методов с уровнем доказательности.