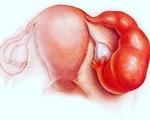
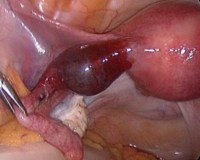
Гематосальпинкс
Гематосальпинкс — это патологическое состояние, при котором в просвете маточной трубы скапливается кровь. Основное проявление заболевания — тянущие боли в нижней части живота и поясничной области. Болевые ощущения имеют разную интенсивность, в наибольшей степени присутствуют на стороне поражения, могут периодически стихать и появляться снова. Для диагностики применяются лабораторные анализы, клиническое обследование, абдоминальное и трансвагинальное УЗИ. Наиболее информативным методом исследования является диагностическая лапароскопия. Гематосальпинкс лечится хирургически с последующим применением лекарственной и физиотерапии.
МКБ-10
Общие сведения
Гематосальпинкс (haemato — кровь, salpinx — маточная труба) рассматривается как осложнение основного заболевания. Чаще всего он бывает приобретённым (при внематочной беременности), но встречаются и врождённые формы, связанные с пороками развития половой системы (4-7%). В последнем случае патология диагностируется у девочек-подростков с приходом менструаций (в 11-13 лет). В практической гинекологии уделяется большое внимание диагностике, лечению и профилактике развития гематосальпинкса, так как от этого напрямую зависит репродуктивная функция женщины.
Причины гематосальпинкса
При скоплении содержимого в фаллопиевой трубе её абдоминальный конец склеивается, и кровь начинает растягивать трубные стенки. Постепенно образуется опухоль: сначала эластичная и подвижная (жидкость), затем — бугристая и извилистая за счёт организации тромбов и сгустков. Выделяют следующие причины гематосальпинкса:
Патогенез
В основе гематосальпинкса лежит накопление геморрагического содержимого (крови) в маточной трубе. Процесс может быть одно- или двухсторонним. Кровь поступает из матки или из патологически изменённых сосудов слизистой. Ворсинки, расположенные на брюшном конце трубы, пропитываются кровью, затем склеиваются нитями фибрина. Запаянная труба представляет собой замкнутую полость, в которой скапливается кровь. Постепенно жидкость организуется в сгустки, а затем в бугристую кровяную опухоль.
Симптомы гематосальпинкса
Клиническая картина складывается из симптомов кровотечения и клиники «острого живота». Когда ворсины хориона при трубной беременности прорастают в стенку, она разрывается, и на первый план выходят признаки острой хирургической патологии: резкая боль внизу живота (острая или приступообразная), рефлекторная рвота, нарушение функции кишечника и мочевого пузыря. Пациентки принимают вынужденное сидячее положение, выражение лица страдальческое, с заострёнными чертами. Такая же клиника характерна для перекрута придатков.
В дальнейшем присоединяются симптомы нарастающего внутрибрюшного кровотечения: бледность кожных покровов, тахикардия, холодный пот. Зрачки больной расширены от испуга, дыхание поверхностное и прерывистое. Появляется боль в плече и лопатке со стороны поражения, обусловленная раздражением кровью грудобрюшного нерва.
Температура тела остаётся нормальной или даже пониженной. Через несколько часов может появиться лихорадка, обусловленная всасыванием продуктов разрушения эритроцитов в брюшной полости. Из половых путей наблюдаются скудные тёмные или шоколадные кровянистые выделения.
Клиника гематосальпинкса вследствие пороков развития отличается. Проявления нарастают постепенно, процесс затягивается на годы. Жалобы впервые возникают с началом менструаций, когда кровь, не имея выхода наружу, начинает скапливаться внутри полового тракта.
Чем ниже уровень атрезии, тем дольше происходит накопление крови. В результате может образоваться кровяная опухоль огромного размера. Интенсивность болевых ощущений увеличивается с каждыми последующими месячными, не купируется обезболивающими. В дальнейшем боли сохраняются и в межменструальном периоде.
Осложнения
Гематосальпинкс вследствие прервавшейся трубной беременности обычно развивается на 4-6-й неделе гестации. Из-за перерастяжения стенок кровью и прорастания ворсинами хориона гематосальпинкс осложняется трубным разрывом и массивным внутрибрюшным кровотечением.
При наличии воспалительных изменений в тубарной стенке, гематосальпинкс может инфицироваться и нагнаиваться, при разрыве в таком случае развивается гнойный перитонит. При пороках развития кровь накапливается постепенно, яичник и труба спаиваются в неразделимый опухолевый конгломерат — тубоовариальную опухоль — с полной утратой своих функций.
Диагностика
При подозрении на гематосальпинкс пациентку осматривает акушер-гинеколог, хирург. В условиях стационара проводят лабораторное, физикальное и инструментальное обследование:
Лечение гематосальпинкса
Хирургическое лечение
Гематосальпинкс чаще всего проявляется как неотложное хирургическое состояние, поэтому лечение начинается с удаления поражённой маточной трубы (сальпингэктомии) или тубоовариального образования при невозможности выделить яичник, санации брюшной полости при разрыве образования. Предпочтительный доступ — лапароскопический.
Трубная пункция с удалением содержимого не рекомендуется. Во-первых, кровяная опухоль не всегда состоит из жидкого содержимого. Во-вторых, тубарные стенки истончаются, атрофируются, при эвакуации крови может произойти разрыв. При атрезии нижних отделов полового тракта после удаления трубы производится осторожная аспирация содержимого из влагалища с последующей реканализацией.
Реабилитация
В послеоперационном периоде назначается противовоспалительная (НПВС, дексаметазон) и ферментная рассасывающая (гиалуронидаза) терапия. Эффективны физиотерапевтические методы:
Прогноз и профилактика
При вовремя проведённом хирургическом лечении прогноз для жизни благоприятный. Сальпингэктомия увеличивает эффективность вспомогательных репродуктивных технологий, что способствует наступлению желанной беременности.
Чтобы предупредить развитие гематосальпинкса необходимо тщательно лечить воспалительные заболевания органов малого таза; соблюдать личную и интимную гигиену; регулярно проходить профилактические осмотры. Не позднее 3-х лет девочка должна быть осмотрена детским гинекологом для обследования на предмет пороков развития.
А00-A09 Кишечные инфекции. V. 2016
Международная классификация болезней 10-го пересмотра (МКБ-10)
A00-A09 Кишечные инфекции
A00.0 Холера, вызванная вибрионом 01, биовар cholerae
A00.9 Холера неуточненная
A01 Тиф и паратиф
A01.4 Паратиф неуточненный
A02.0 Сальмонеллезный энтерит
A02.1 Сальмонеллезная септицемия
A02.2 † Локализованная сальмонеллезная инфекция
A02.8 Другая уточненная сальмонеллезная инфекция
A02.9 Сальмонеллезная инфекция неуточненная
A03 Шигеллёз
Шигеллёз группы A [дизентерия Шига-Крузе]
A03.8 Другой шигеллёз
A03.9 Шигеллёз неуточненный
A04 Другие бактериальные кишечные инфекции
пищевые отравления бактериальные (A05.-)
туберкулезный энтерит (A18.3)
A04.0 Энтеропатогенная инфекция, вызванная Escherichia coli
A04.1 Энтеротоксигенная инфекция, вызванная Escherichia coli
A04.2 Энтероинвазивная инфекция, вызванная Escherichia coli
A04.4 Другие кишечные инфекции, вызванные Escherichia coli
Энтерит, вызванный Escherichia coli, БДУ
Исключено: экстраинтестинальный иерсиниоз (A28.2)
Пищевая интоксикация, обусловленная Clostridium difficile
Псевдомембранозный колит
A04.8 Другие уточненные бактериальные кишечные инфекции
A04.9 Бактериальная кишечная инфекция неуточненная
A05 Другие бактериальные пищевые отравления, не классифицированные в других рубриках
пищевые интоксикации и инфекции, обусловленные Clostridium difficile (A04.7)
инфекция, вызванная Escherichia coli (A04.0-A04.4)
листериоз (A32.-)
сальмонеллёзное пищевое отравление и инфекция (A02.-)
токсическое действие ядовитых продуктов (T61-T62)
A05.0 Стафилококковое пищевое отравление
A05.3 Пищевое отравление, вызванное Vibrio parahaemolyticus
A05.4 Пищевое отравление, вызванное Bacillus cereus
A05.8 Другие уточненные бактериальные пищевые отравления
A05.9 Бактериальное пищевое отравление неуточненное
A06 Амёбиаз
Исключено: другие протозойные кишечные болезни (A07.-)
A06.0 Острая амёбная дизентерия
A06.1 Хронический кишечный амёбиаз
A06.2 Амёбный недизентерийный колит
A06.3 Амебома кишечника
Амёбный абсцесс головного мозга (и печени)(и лёгкого)
A06.7 Кожный амёбиаз
A06.8 Амёбная инфекция другой локализации
A06.9 Амёбиаз неуточненный
A07 Другие протозойные кишечные болезни
Инфекция, вызванная Isospora belli и Isospora hominis
Кишечный кокцидиоз
Изоспориоз
Кишечный трихомониаз
Саркоцистоз
Саркоспоридоз
A08 Вирусные и другие уточненные кишечные инфекции
Исключено: грипп с вовлечением желудочно-кишечного тракта (J09, J10.8, J11.8)
A08.0 Ротавирусный энтерит
A08.1 Острая гастроэнтеропатия, вызванная возбудителем Норволк
Энтенрит, вызанный малыми, округлыми, структурированными вирусами
A08.2 Аденовирусный энтерит
A08.3 Другие вирусные энтериты
A08.4 Вирусная кишечная инфекция неуточненная
A09.9 Гастроэнтериты и колиты неустановленного происхождения
Примечания. 1. Данная версия соответствует версии 2016 года ВОЗ (ICD-10 Version:2016), некоторые позиции которой могут отличаться от утверждённой Минздравом России версии МКБ-10.
2. БДУ — без дополнительных уточнений.
4. Крестиком † помечены главные коды основной болезни, которые должны использоваться обязательно.
5. Звёздочкой помечены факультативные дополнительные коды, относящиеся к проявлению болезни в отдельном органе или области тела, представляющей собой самостоятельную клиническую проблему.
6. Clostridium welchii — старое название клостридий вида Clostridium perfringens.
7. Класс I «Некоторые инфекционные и паразитарные болезни» содержит следующие блоки:
A00-A09 Кишечные инфекции
A15-A19 Туберкулез
A20-A28 Некоторые бактериальные зоонозы
A30-A49 Другие бактериальные болезни
A50-A64 Инфекции, передающиеся преимущественно половым путём
A65-A69 Другие болезни, вызываемые спирохетами
A70-A74 Другие болезни, вызываемые хламидиями
A75-A79 Риккетсиозы
A80-A89 Вирусные инфекции центральной нервной системы
A90-A99 Вирусные лихорадки, передаваемые членистоногими, и вирусные геморрагические лихорадки
B00-B09 Вирусные инфекции, характеризующиеся поражениями кожи и слизистых оболочек
B15-B19 Вирусный гепатит
B20-B24 Болезнь, вызванная вирусом иммунодефицита человека [ВИЧ]
B25-B34 Другие вирусные болезни
B35-B49 Микозы
B50-B64 Протозойные болезни
B65-B83 Гельминтозы
B85-B89 Педикулез, акариаз и другие инфестации
B90-B94 Последствия инфекционных и паразитарных болезней
B95-B98 Бактериальные, вирусные и другие инфекционные агенты
B99-B99 Другие инфекционные болезни
ЕДИНАЯ КЛИНИКО-СТАТИСТИЧЕСКАЯ КЛАССИФИКАЦИЯ МОЧЕКАМЕННОЙ БОЛЕЗНИ
Н.К. Дзеранов, А.В. Сивков, Е.П. Какорина, Н.Г. Кешишев
ЕДИНАЯ КЛИНИКО-СТАТИСТИЧЕСКАЯ КЛАССИФИКАЦИЯ МОЧЕКАМЕННОЙ БОЛЕЗНИ
ФГУ «НИИ урологии Росмедтехнологий»
Резюме. В статье авторы предлагают на базе МКБ-10 создать единую клинико-статистическую классификацию мочекаменной болезни. Это облегчить сбор и улучшить анализ статистического материала по мочекаменной болезни за счет повышения достоверности статистической информации и уменьшения числа ошибок из-за несоответствия клинических диагнозов с диагнозами МКБ-10; создать условия для стандартизации диагностики и выбора конкретного метода лечения мочекаменной болезни; улучшить экономико-статистический анализ оказания медпомощи больным мочекаменной болезнью, как в интересах самого больного, так и в интересах обязательного медицинского страхования (ОМС); оптимизировать затраты на диагностику и лечение больных мочекаменной болезнью.
Ключевые слова: мочекаменная болезнь, клинико-статистическая классификация.
В МКБ-10 мочекаменная болезнь находится в классе «болезни мочеполовой системы», в которой, отдельно для уролитиаза выделена целая рубрика с кодами N20-N23, под названием «мочекаменная болезнь» (таб. 1).
Кодированная классификация мочекаменной болезни в МКБ-10
Камни почки и мочеточника
камни почек с камнями мочеточника;
мочевые камни неуточненные.
N 20 N 20.0 N 20.1 N 20.2
Камни нижних отделов мочевых путей
камни в мочевом пузыре;
другие камни в нижних отделах мочевых путей;
камни в нижних отделах мочевых путей неуточненные
N 21 N 21.0 N 21.1 N 21.8 N 21.9
Камни мочевых путей при болезнях, классифицированных в других рубриках
мочевые камни при шистосомозе [бильгарциозе] (В65.-);
камни мочевых путей при других заболеваниях, классифицированных в других рубриках
Основными недостатками вышеописанной кодированной классификации мочекаменной болезни являются:
Для решения этих проблем мы предлагаем, на базе МКБ-10, создать единую клинико-статистическую классификацию мочекаменной болезни. Система кодирования мочекаменной болезни в подобной классификации представлена в виде дерева, где каждый подузел уточняет информацию предыдущего узла. При формировании подузла, к основному коду через точку добавляется цифра от нуля до девяти. Данная классификация никак не влияет на базовую структуру МКБ-10, а ее электронная версия предусматривает отдельное выставление как статистического кода, взятого из МКБ-10, так и клинического кода. Разберем структуру предлагаемой классификации на примере камней почек.
Считаем необходимым первоначально камни почек поделить на камни правой и левой почки. Подобное разделение камней почек даст возможность, в отличие от МКБ-10, обеспечить кодировку двустороннего нефролитиаза за счет двойного кодирования, которое учитывает отдельно состояние как правой, так и левой почки. Далее, учитывая неоднозначные подходы в лечении камней почек [2, 6, 7], целесообразно классифицировать конкременты чашечно-лоханочной системы каждой почки на камень лоханки, камень верхней, средней и нижней группы чашечек, а также выделить отдельно коралловидный и множественные камни почки (таб. 2).
Таблица 2
Кодированная классификация камней почек
Камень (и) почек N 20.0
Камень(и) правой почки N 20.0.0
Камень(и) левой почки N 20.0.1
Камень верхней группы
Камень средней группы
Камень нижней группы
чашечек правой почки — N 20.0.0.2
правой почки — N 20.0.0.3
правой почки — N 20.0.0.4
правой почки — N 20.0.0.5
Структура кодировки TSRIFCh – системы включает в себя поочередное кодирование каждой из этих букв, включая их варианты, за счет добавления цифр от 0 до 5. Данная буквенно-цифровая система имеет большое практическое значение, так как значительно упрощает постановку диагноза в историях болезни и, что очень важно, полностью соответствует современным принципам диагностики и лечения мочекаменной болезни [1, 3, 4, 5, 8, 9]. Все это, по своей структуре, напоминает TNM – систему, которая активно используется в онкологии.
Таблица 3
Кодированная система TSRIFCh
Типы камней T ( Type )
конкременты отсутствуют T 0
резидуальный камень после дистанционной литотрипсии T 2а
резидуальный камень после эндоскопических вмешательств T 2в
резидуальный камень после открытых вмешательств T 2с
истинно рецидивный T 3
истинно рецидивный камень после эндоскопических вмешательств T 3в
истинно рецидивный камень после открытых вмешательств T 3с
ложно рецидивный T 4
ложно рецидивный камень после эндоскопических вмешательств T 4в
ложно рецидивный камень после открытых вмешательств T 4с
Размеры камней S ( Size )
Коралловидные камни S (Staghorn stones)1
Коралловидный камень, занимающий всю лоханку с небольшими отростками в чашечки S 1
Коралловидный камень, занимающий всю лоханку и одну из чашечек S 2
Коралловидный камень, занимающий всю лоханку и до 50% чашечек S 3
Коралловидный камень, занимающий всю чашечно-лоханочную систему S 4
Инфицированность камней I ( Infection )
Функция почки F ( Function )
дефицит до 50 % F 2
Химическая структура камней Ch ( Chemical structure )
1 – При коралловидном нефролитиазе кодированная категория «S» (Staghorn) включает только виды коралловидных камней, которые представлены в таблице.
Разберем кодированную структуру данной классификации на нескольких конкретных примерах, в сравнении с МКБ-10.
Резидуальный (после ПНЛЛ) рентгенпозитивный инфицированный оксалатный камень лоханки правой почки размером 1,5 см с дефицитом функции правой почки 25%.
В МКБ-10 этот диагноз попадает в рубрику «камни почки» и кодируется как N20.0. В соответствии с предлагаемой классификацией, в истории болезни этот диагноз должен выглядеть следующим образом: Камень лоханки правой почки T2вS2R+I+F2Ch1 с клиническим кодом N20.0.0.3.3.1.2.1.1.2.1.
Первичный рентгенпозитивный неинфицированный коралловидный камень правой почки, занимающий всю лоханку и до 50 % чашечек правой почки с дефицитом функции правой почки 90%.
В МКБ-10 этот диагноз так же попадает в рубрику «камни почки» и кодируется как N20.0. В соответствии с предлагаемой классификацией, в истории болезни этот диагноз должен выглядеть следующим образом: Коралловидный камень правой почки T1S3R+I-F3Chх с клиническим кодом N20.0.0.5.2.3.1.2.3.0.
При множественных камнях почки, равно как и в TNM системе, необходимо ориентироваться по камню, который имеет максимальные размеры.
Истинно рецидивные (после ДЛТ) рентгенпозитивные неинфицированные множественные камни правой почки 2,3 и 1,3 см с дефицитом функции правой почки 56%.
В данном случае, нужно учитывать только камень размером 2,3 см. В МКБ-10 этот диагноз снова попадает в рубрику «камни почки» и кодируется как N20.0. В соответствии с предлагаемой классификацией, в истории болезни этот диагноз должен выглядеть следующим образом: Множественные камни правой почки T3аS3R+I-F3Chх с клиническим кодом N20.0.0.4.4.0.3.1.2.3.0.
Категория «T0» используется только в тех клинических случаях, если при повторном рентгенологическом и ультразвуковом обследовании конкременты в почке не выявляются. При этом категории «S», «R» в диагнозе не используются. Подобные ситуации нередко встречаются у больных с уратным нефролитиазом после проведения литолитической терапии.
При двустороннем нефролитиазе кодировка сводится к постановке двух кодов, характеризующих отдельно процессы в правой и левой почке.
Анализируя вышеописанные примеры, можно с уверенностью сказать, что речь идет об исключительно разных клинических случаях с неодинаковыми диагностическими и, и что особенно важно, лечебными подходами. Так, в первом примере для удаления камня лоханки правой почки выполнение ДЛТ возможно, но только после предоперационной антибактериальной терапии. Во втором примере, учитывая дефицит функции правой почки (90%), показано выполнение нефрэктомии справа. Эти неоднозначные клинические случаи никак не отражает МКБ-10, все три диагноза, согласно МКБ-10, кодируются как N20.0. В отличие от МКБ-10, предлагаемая нами кодированная классификация мочекаменной болезни, как видно из представленных примеров, позволяет обеспечить статистическую обработку всех вариантов расположения камней в почках с учетом клинически значимых характеристик конкрементов и функции почек.
Использование печатной и электронной версии единой клинико-статистической классификации мочекаменной болезни позволит:
1. Анализ оперативных методов лечения коралловидного нефролитиаза / А.В. Казаченко [и др.] // Материалы пленума российского общества урологов. – М., 2003. – С. 153-154.
2. Дистанционная ударно-волновая литотрипсия камней чашечек почек / О.В. Теодорович [и др.] // Материалы пленума российского общества урологов. – М., 2003. – С. 297-298.
3. Дистанционная ударно-волновая литотрипсия спустя 10 лет / Н.А. Лопаткин [и др.] // Материалы пленума Российского общества урологов. – М., 1996. – С. 313-323.
4. Показания к дистанционной литотрипсии и перкутанной нефролитолапаксии при коралловидном камне в единственной почке / Н.А. Лопаткин [и др.] // Материалы пленума Российского общества урологов. – М., 2003. – С. 196-197.
5. Радионуклеидная оценка функционального состояния почек после дистанционной литотрипсии / В.Н. Степанов [и др.] // Материалы пленума Российского общества урологов. – М., 1996. – С. 389-391.
6. Урология по Дональду Смиту / под ред. Э. Танако, Дж. Маканинча ; пер. с англ. – М. : Практика, 2005. – С. 278-317.
7. Частота рецидивов камнеобразования после ДЛТ / Д.А. Бешлиев [и др.] // Материалы пленума российского общества урологов. – М., 2003. – С. 74-75.