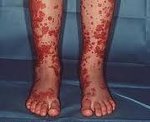
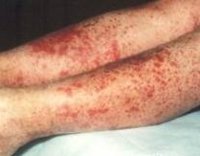
Геморрагический васкулит — системное асептическое воспаление сосудов микроциркуляторного русла с преимущественным поражением кожи, суставов, желудочно-кишечного тракта и почечных клубочков. Протекает с явлениями геморрагической или уртикарной сыпи, артралгиями, абдоминальным болевым синдромом, гематурией и почечной недостаточностью. Диагностика основана на клинических симптомах, лабораторных данных (анализ крови, мочи, коагулограмма), исследовании органов ЖКТ и почек. Основой лечения васкулита является терапия антикоагулянтами, ангиагрегантами. В тяжелых случаях применяется экстракорпоральная гемокоррекция, глюкокортикоидная терапия, противовоспалительное, цитостатическое лечение.
МКБ-10
Общие сведения
Причины
Этиологические аспекты изучены не до конца, известно лишь, что в большинстве случаев патология носит инфекционно-аллергическую природу. Существует сезонная зависимость ‒ наибольшая заболеваемость регистрируется в сырое и холодное время года. Многолетние наблюдения позволили выявить общие триггерные факторы, предшествующие развитию клинических проявлений. К их числу относят:
Во многих наблюдениях причинный фактор, вызвавший возникновение васкулита, установить не удается. Ряд авторов высказывает предположение, что воздействие провоцирующих факторов приводит к развитию геморрагического васкулита лишь в тех случаях, когда оно осуществляется на фоне генетической предрасположенности организма к гиперергическим иммунным реакциям.
Патогенез
В основе механизма развития геморрагического васкулита лежит образование иммунных комплексов и повышение активности белков системы комплемента. Циркулируя в крови, они откладываются на внутренней поверхности стенки мелких сосудов (венул, артериол, капилляров), вызывая ее повреждение с возникновением асептического воспалительного процесса. Воспаление сосудистой стенки в свою очередь приводит к повышению ее проницаемости, отложению в просвете сосуда фибрина и тромботических масс, что обуславливает основные клинические признаки заболевания — кожно-геморрагический синдром и микротромбирование сосудистого русла с поражением ЖКТ, почек, суставов.
Классификация
В клиническом течении капилляротоксикоза различают острую фазу (начальный период или обострение) и фазу стихания (улучшение). По преобладающим симптомам заболевание классифицируют на следующие клинические формы: простую, ревматоидную (суставную), абдоминальную и молниеносную. В соответствии с характером течения различают острый (до 2-х мес.), затяжной (до полугода) и хронический ГВ. По тяжести клинических проявлений выделяют васкулит:
Симптомы
Для клиники аллергической пурпуры типично острое начало с повышением температуры до субфебрильных или фебрильных цифр. Однако возможно отсутствие подъема температуры. Кожный синдром отмечается в самом дебюте заболевания и наблюдается у всех больных. Он характеризуются диффузными пятнисто-папулезными геморрагическими элементами различной величины (чаще мелкими), не исчезающими при надавливании. В некоторых случаях наблюдается уртикарная сыпь. Высыпания обычно располагаются симметрично на коже голеней, бедер и ягодиц, в области крупных суставов, реже — на коже рук и туловища. Обильность высыпаний часто коррелирует с тяжестью васкулита. При наиболее тяжелом его течении в центре некоторых элементов сыпи развивается некроз и образуется язва. Разрешение сыпи заканчивается длительно сохраняющейся гиперпигментацией. При хроническом течении ГВ с частыми рецидивами на коже после исчезновения сыпи возникает шелушение.
Почечный синдром возникает у 25-30% пациентов и проявляется признаками хронического или острого гломерулонефрита с различной степенью гематурии. У ряда больных возникает нефротический симптомокомплекс. Поражение других органов при геморрагическом васкулите происходит довольно редко. Это может быть геморрагическая пневмония в виде кашля с прожилками крови в мокроте и одышки, кровоизлияния в эндокард, геморрагический перикардит, миокардит. Поражение сосудов головного мозга проявляется головокружением, раздражительностью, головной болью, эпиприступами и может вызвать развитие геморрагического менингита.
Осложнения
Поражение почек является самым стойким синдромом геморрагического васкулита, может осложняться злокачественным гломерулонефритом и хронической почечной недостаточностью. В тяжелых случаях аллергической пурпуры возникают желудочно-кишечные кровотечения, сопровождающиеся кровавой рвотой и присутствием крови в каловых массах, легочные кровотечения, кровоизлияния в вещество головного мозга (геморрагический инсульт). Массивные кровопотери могут привести к коллапсу и анемической коме. Осложнения абдоминального синдрома встречаются реже и представлены инвагинацией кишечника, перитонитом, тромбозом брыжеечных сосудов, некрозом части тонкого кишечника. Наибольшая частота летальных исходов регистрируется при молниеносной форме ГВ.
Диагностика
Абдоминальную форму геморрагического васкулита следует дифференцировать от других причин, обуславливающих появление симптомов «острого живота»: аппендицита, пенетрации язвы желудка, острого холецистита, панкреатита, перфорации кишечника при язвенном колите др. Также необходимо исключить тромбоцитопеническую пурпуру, геморрагический синдром при инфекционных заболеваниях (геморрагических лихорадках, гриппе), лейкоз, ревматоидный артрит, болезнь Стилла, острый гломерулонефрит, системные васкулиты.
Лечение
В острой фазе геморрагического васкулита пациентам необходимо соблюдать постельный режим и гипоаллергенную диету, ограничить употребление жидкости и соли, исключить прием антибиотиков и других медикаментов, которые могут усиливать сенсибилизацию организма. Основные направления терапии зависят от клинических проявлений, поэтому их целесообразно рассматривать посиндромно:
Тяжелое течение заболевания является показанием для проведения экстракорпоральной гемокоррекции (гемосорбция, иммуносорбция, плазмаферез). Многие авторы отмечают неэффективность антигистаминных препаратов в лечении ГВ. Однако их применение может быть оправдано у пациентов с аллергическим анамнезом. При связи заболевания с пищевой аллергией и наличием абдоминального синдрома дополнительно назначаются энтеросорбенты.
Прогноз и профилктика
Геморрагический васкулит у детей
Общая информация
Краткое описание
Дата разработки протокола: 2017 год.
Пользователи протокола: врачи общей практики, педиатры, детские гематологи, аллергологи, нефрологи, дерматовенерологи, ревматологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
I. Патогенетические формы:
Базисная форма пурпуры Шенлейна-Геноха:
· без существенного повышения уровня иммунных комплексов в плазме;
· со значительным повышением уровня иммунных комплексов в плазме.
Некротическая форма:
· Формы с криоглобулинемией и (или) моноклоновый парапротеинемией:
— с холодовой крапивницей и отеками;
— без холодовой крапивницы и без отеков.
· Вторичные формы при лимфомах, лимфгранулематозе, миеломной болезни, лимфолейкозе и др.опухолях, а также при системных заболеваниях.
Смешанные варианты.
II. Клинические формы (синдромы):
Кожная и кожно-суставная:
· простая;
· некротическая;
· с холодовой крапивницей и отеками.
Абдоминальная и абдоминально-кожная:
· с поражением других органов.
Почечная и кожно-почечная (в том числе и нефротическим синдромом).
Смешанные формы.
III. Варианты течения:
· молниеносное, острое, затяжное;
· рецидивирующее, хроническое персистирующее с обострениями (частыми, редкими).
IV. Степени активности:
· малая;
· умеренная;
· высокая;
· очень высокая.
V. Осложнения:
· кишечная непроходимость, перфорации, перитонит, панкреатит;
· ДВС синдром с тромбоцитопенией, снижением уровня антитромбина III, протеина С и компонентов системы фибринолиза, повышение ПДФ;
· постгеморрагическая анемия;
· тромбозы и инфаркты в органах, в том числе церебральные расстройства, невриты [3].
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1,2,6,8]
Диагностические критерии
Жалобы и анамнез:
Геморрагический васкулит начинается обычно остро, при субфебрильном, реже фебрильном повышении температуры тела, а иногда и без температурной реакции.
Клиническая картина может быть представлена одним или несколькими из характерных синдромов (кожный, суставной, абдоминальный, почечный), в зависимости от чего выделяют простую и смешанную формы болезни [2].
Абдоминальный синдром, обусловленный отёком и геморрагиями в стенку кишки, брыжейку или брюшину, наблюдают почти у 70% детей. Больные могут жаловаться на умеренные боли в животе, которые не сопровождаются диспепсическими расстройствами, не причиняют особых страданий и проходят самостоятельно или в первые 2-3 дня от начала лечения. Однако нередко сильные боли в животе носят приступообразный характер, возникают внезапно по типу колики, не имеют чёткой локализации и продолжаются до нескольких дней. Может быть тошнота, рвота, неустойчивый стул, эпизоды кишечного и желудочного кровотечения. Наличие абдоминального синдрома с начала заболевания, рецидивирующий характер болей требуют совместного наблюдения пациента педиатром и хирургом, так как болевой синдром при геморрагическом васкулите может быть обусловлен как проявлением болезни, так и её осложнением (инвагинация, перфорация кишечника) [6,8].
Анамнез:
· установить начало заболевания и его связь с атопией, инфекциями, изменением пищевого режима;
· установить наличие предшествующих инфекционных заболеваний (ангина, грипп, обострение хронических инфекционно-воспалительных процессов), переохлаждения, эмоциональных и физических перегрузок, введение вакцин, сывороток, глобулинов;
· выяснение аллергологического анамнеза: проявления атопического дерматита, наличие пищевой и медикаментозной аллергии, наследственной отягощенности по развитию атопических реакций и иммунологических заболеваний.
Показания для консультации специалистов:
· консультация нефролога – при подозрении на поражение почек при ГВ;
· консультация хирурга – при подозрении на острую хирургическую патологию.
Диагностический алгоритм: (схема)
Дифференциальный диагноз
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Активированный уголь (Activated carbon) |
| Алгелдрат (Algeldrate) |
| Гепарин (Heparin) |
| Декстран (Dextran) |
| Декстроза (Dextrose) |
| Дипиридамол (Dipyridamole) |
| Дифенгидрамин (Diphenhydramine) |
| Ибупрофен (Ibuprofen) |
| Магния гидроксид (Magnesium hydroxide) |
| Морфин (Morphine) |
| Напроксен (Naproxen) |
| Натрия хлорид (Sodium chloride) |
| Плазма свежезамороженная |
| Преднизолон (Prednisolone) |
Группы препаратов согласно АТХ, применяющиеся при лечении
Лечение (амбулатория)
лечение на амбулаторном уровне не проводится, все дети с любой формой ГВ должны быть госпитализированы в стационар.
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения: отсутствие осложнений заболевания.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [2,4,5,7,9]: зависит от формы, течения, степени тяжести заболевания, возрастных и индивидуальных особенностей, предполагаемого этиологического фактора и складывается из базисной терапии и альтернативных терапевтических направлений. Все дети с данным лечатся на стационарном уровне.
Немедикаментозное лечение:
· ограничение двигательной активности на высоте проявлений кожной пурпуры, при абдоминальном и суставном синдромах.
· индивидуально постельный режим устанавливается при капилляротоксическом нефрите. Возобновление геморрагических высыпаний требует возврата к постельному режиму. Двигательный режим должен быть ограничен на высоте проявлений кожной пурпуры, при абдоминальном и суставном синдромах, необоснованное удлинение ограничения двигательного режима ребенка может усилить гиперкоагуляцию [2,5].
гипоаллергенная диета [5] – из рациона питания исключаются облигатные аллергены, а также все продукты и медикаменты, на которые когда-либо были аллергические реакции. При абдоминальном синдроме назначается модифицированный стол №1 по Певзнеру, до его полного купирования. При нефрите стол №7 (без соли, мяса, творога) с постепенным переходом на гипохлоридную диету, добавляя соль в готовые блюда до 0,5г в сутки, через 1-1,5 месяца – 3-4г в сутки.
Медикаментозное лечение [2,4,5,7,9]:
Основными в лечение ГВ являются антиагреганты и антикоагулянты [2,4], которые воздействуют на основные звенья патогенеза и относятся к средствам патогенетической терапии.
Дезагреганты [2]: дипиридамол через рот 3-5 мг/кг·сутки. Дезагреганты при ГВ назначаются на 3-4 недели.
При кожной форме ГВ – гепарин назначается в стартовой дозе 100 ЕД/кг в сутки с максимальным ступенчатым повышением до 250 ЕД/кг/сутки в среднем на 10 дней с последующим постепенным снижением дозы в течение 3-4 дней.
При кожно-суставной форме ГВ стартовая доза 100-200 ЕД\кг/сутки с максимальным ступенчатым повышением до 500 ЕД/кг/сутки, в среднем на 17 дней со снижением в течение 4-8 дней.
При смешанной форме ГВ без поражения почек стартовая доза гепарина 150-200 ЕД/кг/сутки со ступенчатым повышением до 600 ЕД/кг/сутки, средний курс лечения в полной дозе 23 дня, отмена за 8-10 дней.
При смешанной форме ГВ с поражением почек гепарин в стартовой дозе 150-300 ЕД/кг/сутки со ступенчатым повышением до 550 ЕД/кг/сутки на 25 дней с последующим снижением дозы в течение 8-10 дней.
Абдоминальный синдром с кишечным кровотечением и гематурия не являются противопоказаниями к антитромботической терапии. Перед назначением гепарина следует провести контроль уровня антитромбина III и при его снижении к лечению добавить трансфузию свежезамороженной плазмы 10 – 15 мл/кг в сутки 2 раза в неделю.
Инфузионная терапия [2] используется для улучшения микроциркуляции, реологических свойств, нормализации объема циркулирующей крови (ОЦК) и снижения коагуляционного потенциала крови.
Декстран 10-20мл/кг в/в капельно (при выраженной кожной пурпуре с тромбогеморрагическим компонентом, ангионевротические отеки, абдоминальный синдром).
Энтеросорбенты [2] (активированный уголь) назначаются с целью связывания биологически активных веществ и токсинов в просвете кишечника, длительность лечения составляет при остром течении заболевания 2-4недели. Циклы энтеросорбции могут быть повторными при волнообразном и рецидивирующем течении ГВ.
Антибактериальные и противовирусные препараты [1,2] назначаются при сопутствующей инфекции или эмпирически в зависимости от предполагаемого этиологического фактора или на основании результатов микробиологического и/или серологического исследования.
Антигистаминные препараты [1,2] при наличии отягощенного аллергоанамнеза или аллергена в качестве этиологического агента в средне-терапевтических возрастных дозировках от 7-14 дней.
Кортикостероидная терапия [2, 9] показана при молниеносной форме, при наличии буллезно-некротических форм кожной пурпуры, упорном абдоминальном синдроме, нефрите с макрогематурией, нефротическом синдроме, капиляротоксического нефрита, в комбинации с антикоагулянтами и/ или дезагрегантами.
Применение кортикостероидов (преднизолона) у детей с ГВ. [9,2]:
| Клинический вариант ГВ | Суточная доза | Курс лечения | Схема отмены |
| Распространенная кожная пурпура, буллезно-некротическая и экссудативные элементы | 2мг/кг per os | 7-14 дней | По 5мг через 1-2 дня |
| Абдоминальный синдром | 2 мг/кг в/в или per os | 7-14 дней | По 5мг через 1-2 дня |
| Волнообразное течение кожной пурпуры | 2 мг/кг per os | 7-21 дней | По 5мг через 1-3 дня |
| Нефрит при ГВ с макрогематурией, нефротическим синдромом | 2 мг/кг per os | 21 день | По 5мг через 5-7 дней |
Перечень основных лекарственных средств:
· гепарин;
· дипиридамол;
· глюкокортикостероиды;
· препараты, улучшающие реологию крови.
Таблица сравнения препаратов:
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения:
· клинические: регрессирование кожного синдрома (угасание сыпи и отсутствие появления новых элементов кожной пурпуры), купирование суставного синдрома, абдоминального синдрома;
· лабораторные (улучшение показателей коагулограммы: удлинение показателей АПТВ и ВСК по Ли-Уайту в 1,5-2раза).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: показаний для плановой госпитализации нет, динамическое наблюдение и обследование проводится амбулаторно или в дневном стационаре.
Показания для экстренной госпитализации:
· при подозрении на геморрагический васкулит, экстренная госпитализация в специализированное гематологическое отделение;
· пациенты с капиляротоксическим нефритом госпитализируются в специализированные нефрологические отделения.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Омарова Кулян Омаровна – доктор медицинских наук, профессор РГКП «Научный центр Педиатрии и Детской Хирургии».
2) Абдилова Гульнара Калденовна – кандидат медицинских наук, гематолог, заместитель директора по педиатрической службе РГКП «Научный центр Педиатрии и Детской Хирургии».
3) Манжуова Лязат Нурбапаевна – кандидат медицинских наук, гематолог, врач высшей категории, заведующий отделением онкогематологии для детей старшего возраста РГКП «Научный центр Педиатрии и Детской Хирургии».
4) Булабаева Гулнара Ержановна – врач высшей категории, гематолог, заведующий отделением онкогематологии для детей раннего возраста РГКП «Научный центр Педиатрии и Детской Хирургии».
5) Нургалиев Даир Жванышевич – доктор медицинских наук, врач высшей категории, гематолог, заведующий отделением онкологии Национального Научного Центра Материнства и Детства.
6) Макалкина Лариса Геннадьевна – кандидат медицинских наук, Phd, MD, клинический фармаколог, доцент кафедры клинической фармакологии АО «Медицинский университет» г.Астана.
Указания на отсутствие конфликта интересов: отсутствует.
Список рецензентов:
1) Доскожаева Сауле Темирбулатовна – доктор медицинских наук, профессор, АО «Казахский медицинский университет непрерывного образования», проректор по учебной работе, заведующая кафедрой инфекционных болезней с курсом детских инфекций.
2) Кулжанова Шолпан Адлгазыевна – доктор медицинских наук, профессор, АО «Медицинский университет Астана», заведующая кафедрой инфекционных болезней и эпидемиологии.
Условия пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Геморрагический васкулит у детей
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Код по МКБ-10
Эпидемиология
Частота геморрагического васкулита составляет 23-25 на 10 000 населения; чаще болеют дети от 4 до 7 лет, несколько чаще мальчики.

Причины геморрагического васкулита у детей

Патогенез
В патогенезе геморрагического васкулита имеют значение: гиперпродукция иммунных комплексов, активация системы комплемента, повышение проницаемости сосудов, повреждение эндотелия сосудов, гиперкоагуляция. В основе повреждения сосудов при данном заболевании лежит генерализованный васкулит мелких сосудов (артериол, венул, капилляров), характеризующийся периваскулярной инфильтрацией гранулоцитами, изменениями эндотелия и микротромбозом. В коже эти повреждения ограничиваются сосудами дермы, но экстравазаты достигают эпидермиса. В ЖКТ могут быть отёк и подслизистые кровоизлияния, возможны и эрозивно-язвенные повреждения слизистой оболочки. В почках отмечают сегментарный гломерулит и окклюзию капилляров фибриноидными массами; более старые повреждения характеризуются отложением гиалинового материала и фиброзом. В результате в микрососудах развивается асептическое воспаление с деструкцией стенки, увеличением её проницаемости, запускается механизм гиперкоагуляции, ухудшаются реологические свойства крови, возможно истощение антикоагулянтного звена свёртывающей системы крови, отмечается свободнорадикальный стресс, что ведёт к ишемии тканей.
Патолорфология геморрагического васкулита (болезни Шенлейна-Геноха)
В коже изменения локализуются главным образом в мелких сосудах дермы в виде лейкокластического васкулита с экстравазатами эритроцитов в окружающую ткань. В капиллярах и других сосудах часто развиваются деструктивные изменения стенок типа фибриноидного некроза. Фибриноидные изменения наблюдаются также в коллагеновых волокнах, окружающих сосуды. Иногда возникает некроз сосудистых стенок и окружающего коллагена, что приводит к закрытию просвета сосуда. Наблюдается периваскулярный инфильтрат, но часто происходит инфильтрация стенок сосудов, состоящая в основном из нейтрофильных гранулоцитов и лимфоцитов. Характерным является кариорексис, или лейкоклазия, с образованием «ядерной пыли». В некоторых случаях определяется диффузная инфильтрация верхних отделах дермы на фоне резко выраженного отека и фибриноидного набухания с экстравазатами эритроцитов. Эпидермис в таких случаях также подвергается некрозу с образованием язвенных дефектов.
В хронических случаях некробиотические изменения и экстравазаты эритроцитов менее выражены. Стенки капилляров утолщенные, иногда гиалинизированы, инфильтрат состоит преимущественно из лимфоцитов с примесью небольшого количества нейтрофильных и эозинофильных гранулоцитов. Как правило, обнаруживают кариорексис, являющийся выражением анафилактоидното состояния. В результате дальнейших изменений эритроцитов и их фагоцитоза макрофагами в них выявляют гранулы гемосидерина.

Гистогенез геморрагического васкулита (болезни Шенлейна-Геноха)
Симптомы геморрагического васкулита у детей
Геморрагический васкулит начинается обычно остро, при субфебрильном, реже фебрильном повышении температуры тела, а иногда и без температурной реакции. Клиническая картина может быть представлена одним или несколькими из характерных синдромов (кожный, суставной, абдоминальный, почечный), в зависимости от чего выделяют простую и смешанную формы болезни.
Абдоминальный синдром, обусловленный отёком и геморрагиями в стенку кишки, брыжейку или брюшину, наблюдают почти у 70% детей. Больные могут жаловаться на умеренные боли в животе, которые не сопровождаются диспептическими расстройствами, не причиняют особых страданий и проходят самостоятельно или в первые 2-3 дня от начала лечения. Однако нередко сильные боли в животе носят приступообразный характер, возникают внезапно по типу колики, не имеют чёткой локализации и продолжаются до нескольких дней. Может быть тошнота, рвота, неустойчивый стул, эпизоды кишечного и желудочного кровотечения. Наличие абдоминального синдрома с начала заболевания, рецидивирующий характер болей требуют совместного наблюдения пациента педиатром и хирургом, так как болевой синдром при геморрагическом васкулите может быть обусловлен как проявлением болезни, так и её осложнением (инвагинация, перфорация кишечника).
Течение геморрагического васкулита имеет циклический характер: чётко очерченный дебют спустя 1-3 нед после перенесённой острой вирусной или бактериальной инфекции, вакцинации и других причин и выздоровление через 4-8 нед. Описаны единичные наблюдения геморрагического васкулита у детей, протекающей крайне тяжело в виде молниеносной пурпуры.
Нередко течение приобретает волнообразный характер с повторными высыпаниями (в виде моносиндрома или в сочетании с другими синдромами), рецидивирующими на протяжении 6 мес, редко 1 года и более. Как правило, повторные волны высыпаний при наличии абдоминального синдрома сопровождаются появлением почечного синдрома.
Хроническое течение свойственно вариантам с Шенлейна-Геноха нефритом или с изолированным непрерывно рецидивирующим кожным геморрагическим синдромом.

Формы
Принятой классификации нет. В рабочих классификациях болезни Шенлейна-Геноха выделяют:

Диагностика геморрагического васкулита у детей
Диагноз геморрагического васкулита устанавливают по характеру остро возникшего кожного синдрома, прежде всего по наличию симметрично расположенной мелкопятнистой геморрагической сыпи на нижних конечностях. Трудности возникают, если первым проявлением болезни служат боли в суставах, животе или изменения в анализах мочи. В этих случаях постановка диагноза возможна лишь при последующем появлении типичной сыпи.
Лабораторная диагностика геморрагического васкулита
При типичной картине геморрагического васкулита в анализе периферической крови может быть умеренный лейкоцитоз с нейтрофилёзом, эозинофилией, тромбоцитоз. При отсутствии кишечного кровотечения уровень гемоглобина и число эритроцитов нормальны.
Общий анализ мочи изменён при наличии нефрита, возможны транзиторные изменения мочевого осадка.
Система свёртывания крови при геморрагическом васкулите характеризуется склонностью к гиперкоагуляции, поэтому определение состояния гемостаза должно быть исходным и последующим для контроля достаточности терапии. Гиперкоагуляция максимально выражена при тяжёлом течении. Для определения состояния гемостаза и эффективности назначенного лечения следует контролировать уровень фибриногена, растворимых комплексов фибрин-мономера, комплекс тромбин-антитромбин III, D-димеры, протромбиновый фрагмент Fw и фибринолитическую активность крови.
Биохимический анализ крови имеет прикладное значение, лишь при поражении почек выявляют изменение уровня азотистых шлаков и калия сыворотки крови.

Инструментальные методы при геморрагическом васкулите
Что нужно обследовать?
Как обследовать?
Какие анализы необходимы?
Дифференциальная диагностика
Дифференциальную диагностику геморрагического васкулита следует проводить в первую очередь с заболеваниями, которым свойственна геморрагическая пурпура: инфекциями (инфекционный эндокардит, менингококцемия), другими ревматическими заболеваниями, хроническим активным гепатитом, опухолями, лимфопролиферативными заболеваниями, многие из этих болезней протекают с поражением суставов и почек.
Наличие мелкой (петехиальной) сыпи может вызвать подозрение на тромбоцитопеническую пурпуру, но для болезни Шенлейна-Геноха характерна типичная локализация сыпи (на ягодицах, нижних конечностях), при этом не бывает тромбоцитопении.
Абдоминальный синдром при геморрагическом васкулите следует отличать от заболеваний, сопровождающихся картиной острого живота, в том числе острого аппендицита, непроходимости кишечника, прободной язвы желудка, иерсиниоза, неспецифического язвенного колита. В пользу болезни Шенлейна-Геноха свидетельствуют схваткообразные боли, на высоте которых появляются кровавая рвота и мелена, и сопутствующие изменения кожи, суставной синдром. При преобладании желудочно-кишечных симптомов клиническая картина может напоминать картину острого живота, поэтому при обследовании каждого больного с острыми болями в животе следует помнить о геморрагическом васкулите и искать сопутствующие высыпания, нефрит или артрит.
При тяжёлом поражении почек может возникнуть предположение об остром гломерулонефрите, в дифференциальной диагностике помогает выявление других проявлений геморрагического васкулита. Если больной страдает хроническим заболеванием почек, необходимо выяснить, не было ли у него в прошлом геморрагический васкулит. Почечные формы болезни следует дифференцировать прежде всего от IgA-нефропатии, протекающей с рецидивами макрогематурии или микрогематурией.
Дифференциальная диагностика с другими ревматическими заболеваниями редко вызывает затруднения. Исключение составляет системная красная волчанка, которая в дебюте может иметь симптомы геморрагического васкулита, но при этом выявляют иммунологические маркёры (антитела к ДНК, АНФ), не свойственные геморрагическому васкулиту.
К кому обратиться?
Лечение геморрагического васкулита у детей
Показаниями к госпитализации служат дебют, рецидив геморрагического васкулита.
Немедикаментозное лечение геморрагического васкулита
Медикаментозное лечение геморрагического васкулита
Медикаментозное лечение проводят с учётом фазы болезни, клинической формы, характера основных клинических синдромов, степени тяжести, характера течения.
Критерии степени тяжести геморрагического васкулита:
Медикаментозное лечение состоит из патогенетического и симптоматического.
Ниже приведены показания к назначению и методика использования патогенетических методов лечения геморрагического васкулита.
Симптоматическое лечение геморрагического васкулита включает инфузионную терапию, антигистаминные препараты, энтеросорбенты, НПВП. При лечении рецидивирующих форм особое внимание следует уделять поиску возможной причины, поддерживающей патологический процесс. Чаще всего это инфекционные факторы, поэтому санация очагов инфекции нередко приводит к ремиссии.
При тяжёлом течении геморрагического васкулита в острый период используют внутривенное введение декстрана (реополиглюкина), глюкозо-новокаиновой смеси (в соотношении 3:1). Антигистаминные препараты эффективны у детей, имеющих в анамнезе пищевую, лекарственную или бытовую аллергию, проявления экссудативно-катарального диатеза, аллергические заболевания (поллиноз, отёк Квинке, обструктивный бронхит, бронхиальную астму). Используют клемастин (тавегил), хлоропирамин (супрастин), мебгидролин (диазолин), хифенадин (фенкарол) и другие препараты в возрастных дозах в течение 7-10 дней. Энтеросорбенты [лигнин гидролизный (полифепан), смектит диоктаэдрический (смекта), повидон (энтеросорб), активированный уголь 3-4 раза в сутки на протяжении 5-10 дней] необходимы больным с отягощенным аллергологическим анамнезом в случаях, когда пищевые агенты служили провоцирующим фактором заболевания. Энтеросорбенты связывают в просвете кишечника токсины и биологически активные вещества, тем самым препятствуя их проникновению в системный кровоток. НПВП назначают коротким курсом в случае выраженного суставного синдрома.
Хирургическое лечение геморрагического васкулита
Хирургическое лечение (лапароскопия, лапаротомия) показано при развитии симптомов «острого живота» у пациента с абдоминальным синдромом. Кроме того, в период ремиссии по показаниям (хронический тонзиллит) проводят тонзилэктомию.