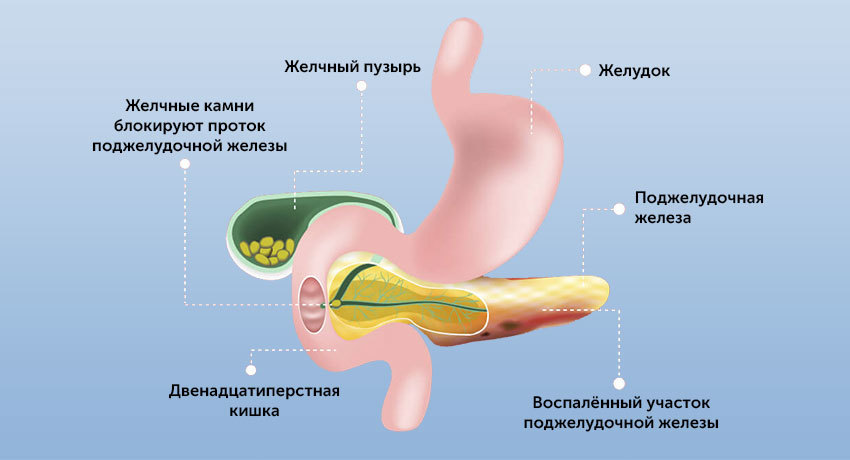
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Острый панкреатит с госпитализацией
Воспаление поджелудочной железы называется панкреатитом, острым или хроническим.
Поджелудочная железа — орган небольших размеров, но она играет большую роль, как в пищеварении, так и в гормональной регуляции.
Панкреатический сок содержит ферменты, необходимые для переваривания жиров и белков. Он поступает в кишку, где смешивается с желчью.
Отдельные группы клеток поджелудочной железы, называемые островками Лангерганса, вырабатывают инсулин, который необходим для утилизации глюкозы крови. При нарушении их работы развивается сахарный диабет.
Таким образом, воспаление поджелудочной железы представляет опасность как для пищеварительной, так и для эндокринной системы организма.
Большое значение имеет то, как быстро начнется хирургическое лечение. Счет может идти на часы или даже на минуты.
Врачи отделения реанимации и интенсивной терапии, хирургического отделения международной клиники Медика24 имеют большой опыт оказания экстренной помощи и срочного лечения острого панкреатита.
Госпитализация в нашу клинику возможна обычной каретой скорой помощи или реанимобилем, в зависимости от состояния больного.
Консервативное и хирургическое лечение острого панкреатита в нашей клинике позволяет купировать осложнения или избежать их.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в кишку в «недозревшем» виде. В кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Причины и факторы развития панкреатита
Симптомы
Острый панкреатит имеет характерные симптомы:
Закажите обратный звонок. Мы работаем круглосуточно
Мальдигестия и мальабсорбция
того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии международной клиники Медика24 для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
Вв международной клинике Медика24 проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
На какие болезни указывает боль в правой части живота?
Боль в животе является распространенным симптомом, но сама по себе она обычно не является надежным признаком основной причины. В связи с этим ее называют неспецифическим симптомом. Поэтому важно определить расположение боли и принять во внимание другие присутствующие симптомы, чтобы установить возможный диагноз. Этому также способствуют результаты диагностических исследований, таких как УЗИ брюшной полости или МРТ.
Под болью в правой части живота подразумевается любой дискомфорт, ощущение жжения или явной боли, возникающей в правой половине живота.
Органы на правой стороне живота
Понимание того, какие органы лежат в этой области и какие симптомы могут быть связаны с конкретными органами, поможет в определении причины боли в животе справой стороны.
Иногда боль может возникнуть из-за проблемы в одном месте, но ощущаться в другом. Она известна как упомянутая боль. В других случаях боль, возникающая в одном месте, может распространяться на более широкую область, за которой лежит больной орган. Это лучевая боль.
На правой стороне находятся следующие органы:
Такие органы, как яичник, маточная труба и матка, технически находятся в полости таза. Кроме того, поверхность брюшной стенки (мышцы и фасция), крупные кровеносные сосуды (аорта и нижняя полая вена), нервы, лимфатические узлы, жировая ткань, глубокие мышцы и ткани также являются частью брюшной полости.
Причины боли в правой части живота
Есть много причин, вызывающих диффузную боль в животе, то есть распространяющуюся по большой области живота или даже по всему животу. Это происходит главным образом из-за структур, простирающихся по многим квадрантам живота. В этой статье особое внимание уделяется боли в правой части живота, возникающей от органов, находящихся в правых квадрантах.
Печень и желчный пузырь
Печень имеет множество различных функций в организме и является одним из самых универсальных органов. Она обрабатывает питательные вещества, токсины и отходы в организме. Отходы, токсины, побочные продукты обмена веществ и лишние вещества, которые не нужны организму, перерабатываются печенью, а некоторые выделяются с желчью, производимой этим органом.
Эта желчь отфильтровывается из печени и попадает в желчный пузырь. Со временем она выделяется в тонкую кишку и в конечном итоге выводится со стулом. Печень — это большой орган, лежащий под диафрагмой. Большая ее часть находится в правом верхнем квадранте, который начинается под правым соском, а часть простирается до левой стороны верхней части живота. Желчный пузырь лежит в небольшом углублении, но ближе к центру живота.
Заболевания печени, желчного пузыря и желчного протока, способные вызывать боль в правой части живота:
Увеличенная печень, жировые заболевания печени и цирроз также сопровождаются болями в животе, но часто эти состояния в течение длительных периодов времени протекают бессимптомно. Сопутствующие симптомы: желтуха, тошнота, рвота, бледный стул, диарея и потеря аппетита. Боль обычно в правом верхнем квадранте.
Поджелудочная железа
Поджелудочная железа простирается от правой стороны живота до левой. Эта железа выполняет несколько функций в организме. Она производит и секретирует важные гормоны в кровотоке, такие как инсулин и глюкагон, необходимые для контроля уровня глюкозы в крови. А еще этот орган производит и выделяет сильные пищеварительные ферменты через протоки в тонкий кишечник вместе с желчью из желчного пузыря.
Что может быть причиной боли:
Сопутствующие симптомы: диарея, тошнота, рвота, вздутие живота, потеря аппетита и жирные испражнения. Боль обычно возникает вокруг верхней средней части живота и может немного распространяться влево или вправо.
Желудок
Большая часть желудка лежит в левом верхнем квадранте. Тем не менее, конечная часть желудка находится на правой стороне. Поэтому состояния, связанные с этой последней областью желудка, могут вызывать боль в правой части живота, особенно в правом верхнем квадранте.
Что провоцирует боль:
Сопутствующие симптомы включают тошноту, рвоту, расстройство желудка, изменения аппетита и вздутие живота. Боль обычно возникает с левой стороны живота, но может распространяться на правую сторону, ближе к средней линии.
Почки и мочеточник
Почки отфильтровывают отходы, избыток воды, побочные продукты обмена веществ и ненужные вещества из кровотока, чтобы вывести их в виде мочи. Эта моча проходит по мочеточнику и накапливается в мочевом пузыре до тех пор, пока не будет выведена в окружающую среду. Правая почка лежит за печенью, немного под диафрагмой. Проблемы с почками и мочеточниками обычно возникают при болях в боку и спине.
Что провоцирует боль:
Связанные симптомы: изменения в мочеиспускании (объем и/или частота), смена цвета или запаха мочи, тошнота, рвота и изменения в кровяном давлении. Боль направляется по бокам и часто сообщается как боль в средней части спины с правой стороны.
Кишечник и аппендикс
Толстая кишка начинается в слепой кишке, которая сообщается с последней частью тонкой кишки, подвздошной кишкой. Аппендикс представляет собой выступ из слепой кишки. И слепая кишка, и аппендикс находятся в правом нижнем квадранте.
На какие болезни указывает боль:
Связанные симптомы: изменения в привычках кишечника, особенно диарея, кровь или слизь в кале, тошнота, метеоризм, потеря аппетита и вздутие живота. Боль может охватывать как верхний, так и нижний квадранты правой стороны живота.
Заболевания желчевыводящих путей
ЖЕЛЧНОКАМЕННАЯ БОЛЕЗНЬ (ЖКБ)
— заболевание, обусловленное нарушением обмена холестерина и билирубина, характеризуется образованием камней в желчном пузыре, в желчных протоках с возможным развитием опасных для жизни осложнений.
Факторы, способствующие образованию холестериновых и смешанных желчных камней:
В 10-15% случаев камни в желчном пузыре диагностируют при профилактическом ультразвуковом исследовании органов брюшной полости. Развитие желчнокаменной болезни (ЖКБ) проходит несколько этапов.
Проявления ЖКБ зависят от размеров камней, их локализации и активности воспалительного процесса, проходимости желчевыделительной системы, а также от состояния других органов желудочно-кишечного тракта.
Варианты ЖКБ
Острый холецистит. Основной причиной развития заболевания является ущемление камня в пузырном протоке. Характеризуется лихорадкой и постоянными болями в правом подреберье. Типичные боли при остром холецистите имеют место менее чем у 50% больных. Чаще всего боль возникает вскоре после приема пищи и нарастает по интенсивности в течение часа и более. Лихорадка обычно присоединяется через 12 ч от начала приступа и связана с развитием воспаления. Боль становится постоянной. Бескаменный острый холецистит встречается крайне редко, может возникать вторично при сальмонеллезе, сепсисе и травме.
Осложнения острого холецистита.
Хронический калькулезный холецистит. Обычно характеризуется рецидивирующими приступами желчной колики, реже — постоянными болями. Развитие приступа провоцирует жирная пища, пряности, копчености, острые приправы, резкое физическое напряжение, работа в наклонном положении, а также инфекция. Реже колика возникает «беспричинно». Обычно сопровождается температурой, тошнотой, иногда рвотой. Боли усиливаются при движении, глубоком дыхании. Иногда боль отдает в область сердца, симулируя приступ стенокардии. Боль многообразна – от интенсивной режущей, до относительно слабой ноющей. Рвота при холецистите не приносит облегчения. У женщин колика иногда совпадает с менструацией или возникает после родов.
Холедохолитиаз (камни общего желчного протока) возникает при попадании камня из желчного пузыря в общий желчный проток. Симптоматика характеризуется болью в правом подреберье по типу желчной колики, лихорадкой, ознобом, желтухой и характерными изменениями в биохимии крови.
Холангит. Вариант течения желчнокаменной болезни сопровождающийся болями в верхней половине живота, желтухой, лихорадкой, нередко ознобами. Бактериальный холангит является одним из самых опасных осложнений ЖКБ, он обычно связан с холестазом, возникающим при закупорке камнем общего желчного протока. Тяжесть холангита зависит, прежде всего, от длительности холестаза и уровня холемии.
Гангрена и эмпиема желчного пузыря проявляются сепсисом, тяжелым состоянием больного с симптомами перитонита. Требует незамедлительной медицинской помощи. Эмпиема — острое гнойное воспаление желчного пузыря, характеризуется интоксикацией и высоким риском перфорации. Открытая перфорация в брюшную полость сопровождается перитонитом, обусловливая высокую летальность (до 25%).
Лечение: хирургическое. Абсолютные показания к операции:
ХРОНИЧЕСКИЙ БЕСКАМЕННЫЙ ХОЛЕЦИСТИТ (ХБХ)
Встречается гораздо реже, чем диагностируется. При наличии клиники хронического холецистита необходимо исключить, прежде всего, желчекаменную болезнь и паразитарные инвазии. ХБХ может вызываться микробной флорой. Инфекция может попадать в желчный пузырь из желудочно-кишечного тракта по общему желчному и пузырному протокам (восходящая инфекция). Возможно также и нисходящее распространение инфекции из внутрипеченочных желчных ходов. Развитию воспалительного процесса в желчном пузыре способствует застой желчи. ХБХ характеризуется длительным прогрессирующим течением с периодами ремиссий и обострений, ноющими болями в правом подреберье, реже — в подложечной области, продолжающимися в течение многих часов, дней, иногда недель. Возникновение или усиление боли связано с приемом жирной и жареной пищи, яиц, холодных и газированных напитков, вина, пива, острых закусок. Боли могут сочетаться с тошнотой, отрыжкой, вздутием живота, лихорадкой. Отмечается постоянное чувство тяжести в верхних отделах живота.
Лечение. Диета, дробное питание, обезболивающая, противовоспалительная и противопаразитарная терапия, прием ферментов.
ХОЛЕСТАТИЧЕСКАЯ (подпеченочная) ЖЕЛТУХА
Холестатическая желтуха развивается при возникновении препятствия току желчи на любом уровне желчевыводящей системы. Обструктивная или подпеченочная (механическая) желтуха развивается при препятствиях току желчи на уровне внепеченочных желчных протоков (камни холедоха, рак поджелудочной железы, хронический панкреатит, посттравматические сужения холедоха, псевдокисты поджелудочной железы и др.).
70% случаев связаны с камнями в холедохе и раком головки поджелудочной железы. Внутрипеченочный холестаз наиболее часто наблюдается при острых лекарственных гепатитах и первичном циррозе, реже при вирусном, алкогольном гепатите, холангите, циррозе печени, метастазах и др. Желтуха развивается медленно, часто ей предшествует кожный зуд. Он является типичным как для внепеченочного, так и для внутрипеченочного холестаза. Диагностические критерии:
При закупорке камнем желтуха развивается в течение суток после начала боли, а лихорадка присоединяется в связи с развивающимся холангитом. Кожный зуд встречается не у всех больных. В отличие от опухоли, длительная закупорка камнем редко бывает полной.
Диагностика: Лабораторные исследования крови, кала, мочи. Инструментальная диагностика: УЗИ, КТ, МРТ диагностика с контрастированием, Эндоскопическая диагностика.
ПОСТХОЛЕЦИСТЭКТОМНЫЙ СИНДРОМ
У 15% пациентов после эффективной холецистэктомии остаются или рецидивируют боли и диспепсические нарушения. Эти симптомы связаны с нарушением моторики сфинктера Одди, дискинезии внепеченочных желчных протоков и 12-перстной кишки. Основным признаками являются:
У больных нередко имеются дуоденогастральный рефлюкс, антральный гастрит, дуоденит, обусловливающих появление чувства тяжести и боли в эпигастрии, тошноты, горечи во рту, метеоризма, неустойчивого стула и др. Воспаление гастродуоденальной слизистой, как правило, связано с микробным фактором и с повреждающим действием желчных кислот.